Ossificazione eterotopica dopo protesi di anca: fattori predisponenti, profilassi e trattamento
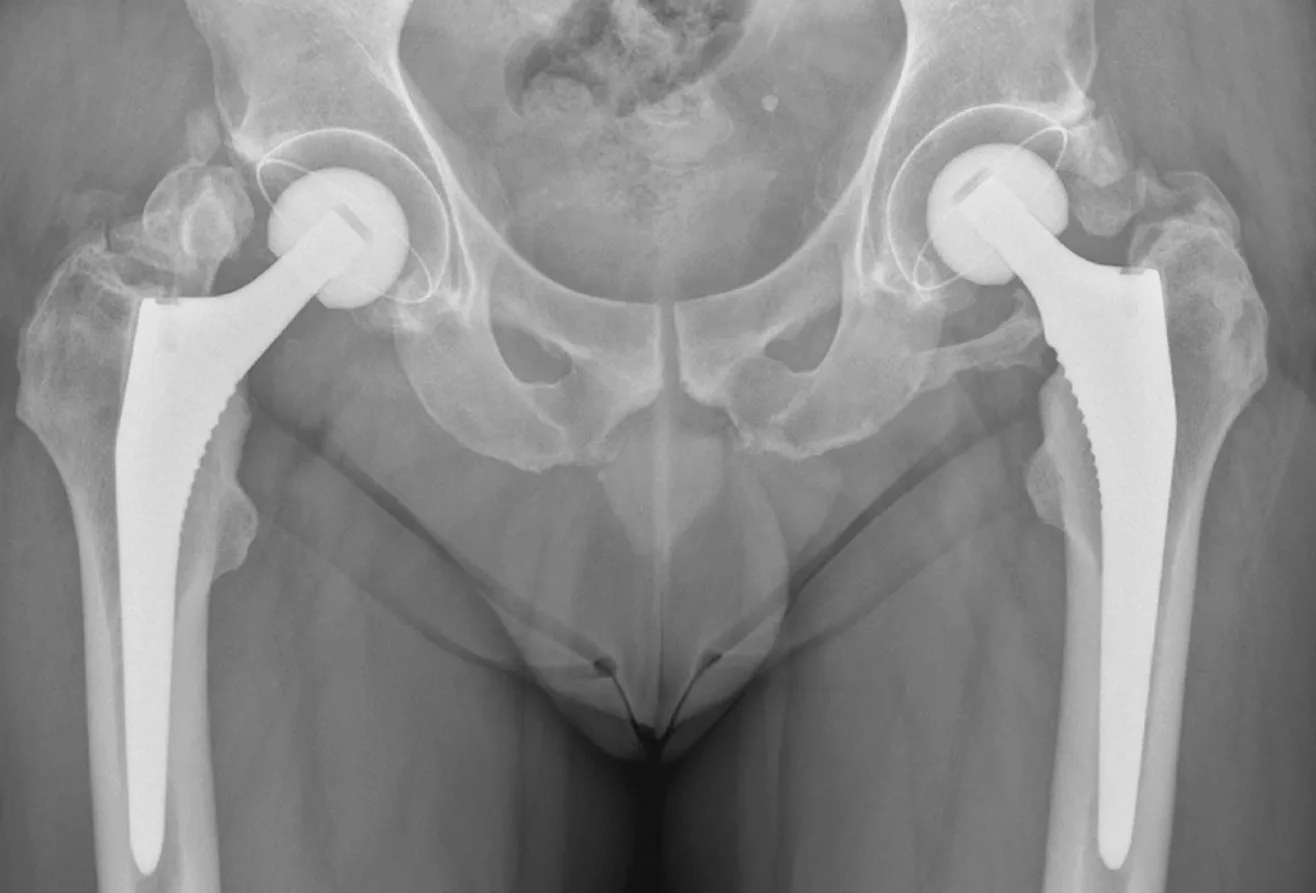
L’ossificazione eterotopica (OE) è un reperto radiografico frequente dopo chirurgia di protesi totale di anca (PTA), caratterizzata da formazione patologica di osso nei tessuti capsulare, muscolare e tendineo adiacenti all’impianto protesico. Nei casi gravi, la formazione ossea può causare dolore e limitare la mobilità di anca. In alcuni casi, seppur rari, può determinare anchilosi di anca, con importanti limitazioni funzionali.
Patofisiologia
La patogenesi dell’OE non è ancora completamente chiara, con una formazione ossea acquisita (ad esempio conseguente ad un trauma) o genetica. Nella PTA, c’è un trauma associato alla dislocazione e preparazione dell’osso. Infiammazione e attivazione degli osteobasti possono avere un ruolo importante nello sviluppo e nella progressione della OE.
Classificazione radiografica
Descritta nel 1973, il sistema di classificazione con 4 gradi di Brooker è ancora quello più utilizzato. È una stima soggettiva e qualitativa di quantità ed estensione della formazione ossea adiacente all’impianto, utilizzando proiezioni radiografiche anteroposteriori e laterali. Secondo alcuni autori, uno dei principali limiti di di questa classificazione potrebbe essere la scarsa rilevanza clinica.
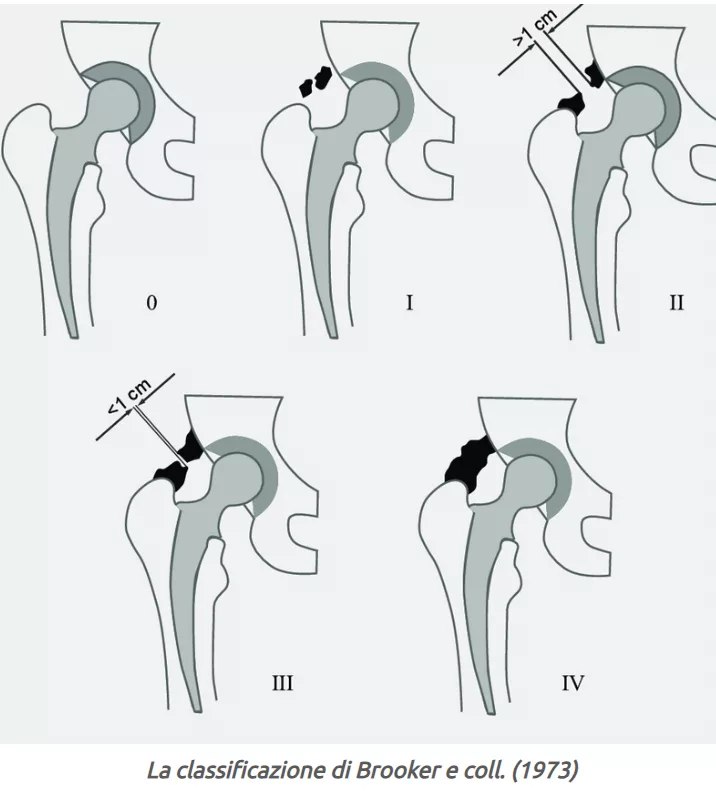
Per aumentare l’affidabilità, sono state proposte una classificazione di Brooker modificata e altri sistemi con incluse radiografie con proiezione “frog-leg” oltre che anteroposteriore. Purtroppo, i dati su relazione tra classificazioni radiografiche e escursione articolare di anca continuano ad essere limitati. Un sistema di classificazione più recente utilizza la tomografia computerizzata con immagini in 3D che descrive la zona dove è presente la OE e l’approccio chirurgico più indicato per la resezione, ma questo sistema non è ancora stato valutato clinicamente nei pazienti con PTA.
Approccio chirurgico e prevalenza
Tutti gli approcci chirurgici per le moderne PTA comportano un trauma per l’articolazione, come conseguenza della dislocazione di anca, dell’osteotomia del collo del femore e della preparazione di canale e acetabolo. La prevalenza di OE con approccio posterolaterale è compresa tra il 22% e il 32%, a follow-up da 6 a 24 mesi dopo l’intervento. Con l’approccio anteriore, la prevalenza è tra il 24% e il 42%, a follow-up da 6 a 24 mesi dopo l’intervento.
I dati in letteratura sono scarsi per comprendere quali siano i gruppi muscolari maggiormente coinvolti nella OE con i differenti approcci chirurgici. Con l’approccio posterolaterale, possono essere più frequentemente coinvolti i muscoli rotatori esterni, gli abduttori posteriori e l’inserzione dello psoas. Con gli altri approcci anteriori, gli abduttori anteriori sono più interessati. La prevalenza di OE dopo PTA convenzionale confrontata con PTA assistita dalla robotica non sembra differire.
Fattori di rischio
Interventi chirurgici precedenti all’anca, traumi, indice di massa corporea elevato, gruppo sanguigno 0, storia di OE nell’anca controlaterale dopo PTA, approccio chirurgico, età maggiore di 65 anni, sesso maschile e durata della chirurgia superiore a 90 minuti sono riportati come fattori di rischio. Alcuni studi hanno mostrato che la profilassi farmacologica (con warfarin o eparina), confrontata con la profilassi con aspirina, per il tromboembolismo può essere associata con frequenza e gravità dell’OE, per eccessivo sanguinamento nei muscoli e nella capsula. I pazienti operati di PTA con la diagnosi di spondilite anchilosante o artrosi ipertrofica bilaterale hanno un rischio maggiore di OE.
Valutazione clinica e radiografica
I pazienti con OE dopo PTA e dolore importante nella colonna lombare e nella regione dell’anca, perdita di escursione articolare di anca o limitazione funzionale necessitano di una valutazione approfondita. Se possibile, è necessario valutare referti e radiografie precedenti all’intervento. Il test di Thomas è importante per valutare una riduzione di flessione di anca. Dovrebbero essere eseguite nuove radiografie della PTA e confrontate con le precedenti.
Le radiografie mostrano la OE dopo 4 settimane dalla chirurgia. Progressione e maturazione dell’OE dopo PTA non cementata sono variabili, in alcuni casi non complete prima di 3 anni.
Profilassi
La prevalenza della OE può essere ridotta con la profilassi perioperatoria, farmaci antinfiammatori non steroidei per via orale (assunti dalle prime 48 ore fino a 2-6 settimane dalla chirurgia) e terapia radiante locale.
Trattamento chirurgico per gravi OE
OE sintomatiche di grado III o IV, con importanti limitazioni di escursione articolare di anca, zoppia e difficoltà nella deambulazione o grave limitazione funzionale sono rare dopo PTA non cementata.
L’escissione chirurgica non dovrebbe essere eseguita prima della completa maturazione della OE (da 6 mesi a 3 anni).
Nonostante la letteratura sia molto limitata, la resezione di gravi OE dopo PTA potrebbe predisporre a instabilità di anca o ad alterazioni dello schema del passo (es. Trendelenburg) per la rimozione delle porzioni ossificate dei muscoli abduttori. La profilassi è fondamentale per prevenire recidive. I pazienti dovrebbero essere informati che il recupero di sintomi e limitazioni funzionali potrebbe essere incompleto.
Purcell KF, Lachiewicz PF. Heterotopic Ossification After Modern Total Hip Arthroplasty: Predisposing Factors, Prophylaxis, and Surgical Treatment. J Am Acad Orthop Surg. 2023 May 15;31(10):490-496.
https://pubmed.ncbi.nlm.nih.gov/36972521/
Fisioterapista, MSc, OMPT
Passione Evidence-Based. Con la speranza di diventare un Fisioterapista migliore
https://samuelepassigli.wordpress.com/
https://orcid.org/0000-0003-2862-0116











Samuele Passigli
Purtroppo pochi sono gli studi dove è stato indagato, con follow up nel lungo termine, quando la maturazione di una ossificazione eterotopica, dopo protesi di anca non cementata, può considerarsi completa. In questo studio, gli autori hanno mostrato che le ossificazioni eterotopiche non si sviluppano oltre i 3 anni dalla chirurgia. Se dopo 3 anni è osservato un aumento di dimensioni, devono essere indagate altre cause scatenanti, come traumi, infezioni periarticolari o osteolisi.
Samuele Passigli
Classificazione di Brooker dell’ossificazione eterotopica nell’anca.